הכבד שלך – המדריך למשתמש
למד על הכבד שלך, כיצד לכבד אותו על מנת שישרת אותך. אפשר למנוע חלק גדול מבעיות הכבד.
הכבד ממוקם מתחת לצלעות בבטן ימנית עליונה. הוא האיבר הגדול ביותר בבטנך, גודלו כמלון ומשקלו בין 1-1.5 ק"ג. הכבד מבצע מאות סוגים של פעולות המאפשרות חיים: ללא תיפקוד הכבד לא תוכל לעכל מזון, לספוג חלקיקי מזון או לסלק רעלים המסכנים אותך.
רוב מחלות הכבד הן "שקטות" ולא נותנות את סימניהם אלא אם המחלה כבר מתקדמת וקשה.יש אמנם מחלות כבד מולדות שלא ניתן למנוע אותן אולם חלק גדול ממחלות הכבד ניתן למנוע או לחילופין להקטין את פגיעתן על ידי מודעות וטיפול נכון. למד לזהות את סימני מחלת הכבד וכיצד להימנע מהם.
הכבד שלך – מה יכול להשתבש?
הכבד הוא אחד האיברים העמידים ביותר בפני נזק ולמעשה גם בזמן שרוב תאי הכבד נפגעים כתוצאה ממחלה הרקמה שנשארת מספיקה לתיפקוד הולם. כיום אנחנו יודעים שהכבד מסוגל להתחדש ובמקרים בהם מסירים חלק מהכבד בניתוח, יתרת הכבד הנותר חוזר לתיפקודו מלא תוך ימים ספורים ומחזיר את גודלו בטווח 4-6 שבועות בלבד.
עם זאת הכבד שלך אינו חסין מפני פגיעה, ומחלות כבד שונות עלולות לגרום לדלקת כרונית שעם הזמן תגרום להחלפת רקמת הכבד הדלקתית בצלקת: שתיית אלכוהול (גם מתונה) באופן קבוע משך שנים היא אחת מהסיבות העיקריות לנזק כבד. צריכת האלכוהול הממושכת עלולה לגרום להתנפחות תאי הכבד ולהופעת טיפות שומן בתוכם (כבד שומני). מחלת הכבד השומני מופיעה גם במצבים שאינם קשורים לאלכוהול (ראה ערך). במידה ומופיעה דלקת בכבד כתוצאה מהשומן עלול להופיע נזק מתמשך בצורה של צלקת (Fibrosis). דלקת כרונית מתמשכת תגרום להצטלקות משמעותית של הכבד וכאשר רוב רקמת הכבד (75% לפחות) תוחלף על ידי רקמת צלקת יגרם נזק שברוב המקרים כבר אינו הפיך: הכבד יהפוך למצומק וקטן כתוצאה מהצלקת ותופיע שחמת כבד (Cirrhosis) .
מחלות כבד ויראליות (הפטיטיס C, הפטיטיס B) אף הן עלולות לגרום לדלקת כרונית בכבד והתפתחות שחמת. גם מחלות אלו ניתנות למניעה וטיפול לפי הצורך.
גם לכבד נטייה להשמנת יתר?
לאחרונה מוזכר המושג כבד שומני או מחלת הכבד השומני בהקשרים שונים בעיתונות ובתוכניות הבריאות והאירוח בתקשורת. כבד שומני ( באנגלית fatty liver ובלועזית steatosis) מתייחס למצב בו מופיעות טיפות שומן בתוך תאי הכבד. טיפות אלו, תופסות חלק נכבד מנפח התא, גורמות להתנפחות תאי הכבד (הפטוציטים) ומכאן גם להגדלת הכבד כולו. הכבד, אשר צבעו הטבעי הוא חום עמוק הופך ל"שמנוני" בנוכחות טיפות השומן וצבעו הופך בהיר-צהבהב. אפשר לזהות זאת באולטרסאונד או ב CT אם כי הדרך הבטוחה לאבחנה היא על ידי ביופסיה של הכבד. כיום מקובל לחשוב שכבד שומני הוא אחד הסימנים הראשונים לשינויים גופניים שעוברים בעקבות עמידות הגוף לאינסולין והוא חלק מתסמונת מטבולית .
גורמי הסיכון לכבד שומני כוללים:
- עודף משקל (בעיקר השמנה מרכזית= כרס)
- שומנים מוגברים בדם (בעיקר טריגליצרידים)
- סכרת או נטייה לסכרת (חוסר תגובה לאינסולין)
- סיפור משפחתי אצל קרוב מדרגה ראשונה של כבד שומני או אחד מהנ"ל
טיפות השומן בכבד עלולות לגרום לדלקת אשר עלולה להסתיים בצלקת מקומית. ככל שהדלקת ממושכת והגירוי מתמשך עלולה להיווצר רקמת צלקת גדולה יותר ובעתיד שחמת כבד. וכיום כבד שומני הוא גורם משמעותי בתחלואת הכבד והצורך להשתלת כבד בעולם במערבי בכלל זה גם ישראל. שומן בכבד מופיע במספר רב של מחלות כבד: הפטיטיס C, פגיעה של תרופות (מטוטרקסט, פרוקור) מחלות גנטיות ומחלות אגירה (וילסון לדוגמה) וגם כתוצאה משתיית אלכוהול.
פירמידת המזון המועדפת
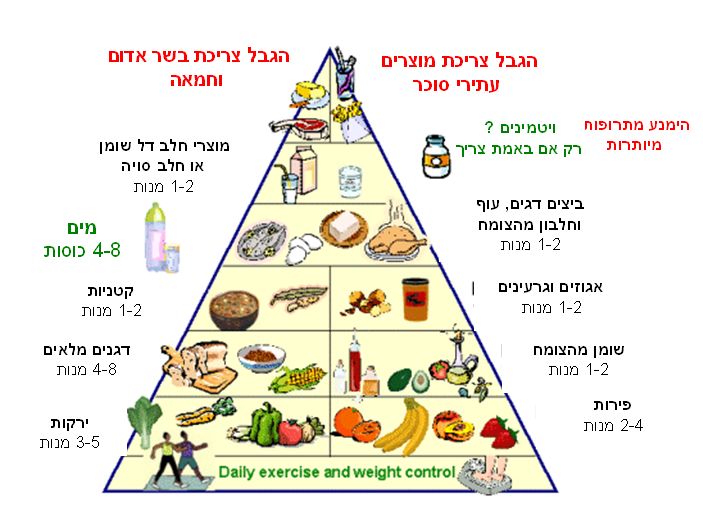
האם יש מה לעשות?
כן, בהחלט! כנגד ביולוגיה וגנטיקה קשה מאד להלחם אולם יש בהחלט דברים שניתן לשנות באורח החיים שלנו על מנת להקטין את פגיעתו של השומן בכבד.
- כל פעילות גופנית (ובעיקר פעילות איירובית: הליכה, ריצה, שחייה, ריקוד) משפרת את תגובת הגוף לאינסולין, עוזרת לירידה במשקל ובכך עוזרת להקטין את כמות השומן בכבד. כמו כל דבר, גם פעילות גופנית יש לעשות במידה תוך תאום והנחיות הצוות המטפל.
- תזונה: הרבה פחממות (בעיקר קמח לבן סוכר ומשקאות קלים) עלולים לגרום לכבד שומני ורצוי להקטין את צריכתם ככל האפשר. חשוב ורצוי לערב את כל המשפחה (השמנת יתר במקרים רבים היא תופעה משפחתית) ושינוי הרגלי קנית האוכל במקביל לשינוי בהרגלי אכילה עשויים לסייע רבות.
- להגביל את כמות האלכוהול
- אין כיום עדיין טיפול תרופתי יעיל מוכח לכבד שומני, לסובלים מעמידות לאינסולין וסכרת אפשר לשלב תרופות היעילות בהורדת הסוכר ועשויות לעזור, כך שבהחלט כדאי להתייעץ עם רופא המשפחה והאנדוקרינולוג.
מחלת הכבד השומני הוכחה כהפיכה בשלבים רבים שלה כך שפעילות גופנית מבוקרת ושמירה על תזונה נכונה הם עצות שאף פעם לא מאוחר ליישמן.
הפטיטיס ויראלית:
ישנם מספר רב של וירוסים העלולים לגרום לדלקת כבד. רוב הוירוסים הללו אינם גורמים למחלה כרונית ולרוב הדלקת מסתיימת עצמונית עם ריפוי מלא של הכבד. כיום מוכרים שני וירוסים עיקריים העלולים לגרום למחלה כרונית מלווה בנזק מתמשך שחמת כבד וסרטן.
הפטיטיס B:
וירוס ההפטיטיס B הוא חלקיק זעיר המדביק את תאי הכבד, חודר לתוך ה DNA וקושר עצמו אליו באופן שתא הכבד האנושי "עובד" בשביל הוירוס ו"מייצר" עבורו ויריונים (חלקיקי וירוס-בת) הממשיכים להדביק תאים נוספים.
דרכי ההדבקה:
- במהלך הלידה וסביב תקופת הינקות כאשר לאם הפטיטיס B
- בקיום יחסי מין לא מוגנים
- מדם לדם: דקירה ממחט מזוהמת, חשיפה לדם מזוהם (אפילו ישן), מיכשור חד רפואי ושאינו רפואי שלא עבר חיטוי (פצירת ציפורניים, מברשת שיניים, סכין גילוח וכו')
חלק מהנדבקים (בעיקר צעירים בריאים ) יפתחו דלקת חריפה מלווה בחום הרגשה רעה צהבת והפרעה באנזימי הכבד ובעקבותיה יווצר חיסון עצמוני ללא מחלה כרונית. לעומת זאת במידה וההדבקה תעשה בגיל הינקות או הילדות או לחילופין אצל אנשים מבוגרים מאד וחולים המערכת החיסונית לא תצליח להתעורר ולייצר תגובה חיסונית. ההדבקה לרוב תהייה "שקטה" אולם תתפתח דלקת כרונית של הכבד שעלולה עם הזמן להפוך לשחמת ולסכן את החולה באי ספיקת כבד או סרטן.
מי נמצא בסיכון להדבקה:
- בני משפחה או אנשים שגרים באותו בית עם אנשים שנחשפו להפטיטיס B
- אנשים שנולדו או גרו באזורים עם שכיחות גבוהה להפטיטיס B (אוזבקיסטן, אתיופיה, מזרח אירופה, מרכז אפריקה ודרום מזרח אסיה)
- עובדי מקצועות הבריאות (רופאים, אחיות, שינניות, עובדי ניקיון בבתי חולים)
- חולים כרונים בכלל וחולי דיאליזה בפרט
- אנשים שמקבלים דם או מוצריו בעבר ובהווה
- אנשים שמקיימים יחסי מין עם גברים או עם בני זוג מרובים
- אנשים שמשתמשים בסמים בהזרקה
- אנשים שעשו כתובות קעקע
כיצד ניתן לבדוק חשיפה להפטיטיס B?
על ידי בדיקת דם פשוטה שיכול לבצע רופא המשפחה.
הטיפול:
החלמה מהפטיטיס B כרונית היא כמעט בלתי אפשרית עם זאת כיום ישנם שני סוגי טיפולים המאפשרים שליטה ארוכת טווח על הוירוס. גם אם בעבר נאמר לך שהנחשפת לוירוס והוא לא פעיל/ ישן/ לא מסוכן מומלץ להיבדק על ידי רופא כבד על מנת שימליץ על דרך מעקב. במידה ולא פיתחת חיסון הוירוס עלול להתפרץ ללא כל סימנים וסימפטומים.
כיצד ניתן לבדוק חשיפה הפטיטיס C:
למרות השם הדומה מדובר בוירוס שונה מאד מהפטיטיס B עם התנהגות אחרת וטיפול שונה. ההדבקה בוירוס הפטיטיס C היא מדם לדם (דקירה, עירוי, דיאליזה). להבדיל מהפטיטיס B אינו מועבר כמעט במין לא מועבר ברוק או זיעה.
להבדיל מהפטיטיס B רוב מי שנדבק לא יפתח נוגדנים כלומר יהפוך לחולה כרוני. גם הפטיטיס C יגרום אצל חלק מהחולים דלקת כבד כרונית שעלולה להתקדם ב 20% מהם לשחמת כבד וסיכון מוגבר לאי ספיקת כבד, צורך בהשתלה או סרטן.
מכיוון שאין לנו דרך מדוייקת לחזות אצל מי המחלה עלולה להתקדם כיום הגישה היא לטפל בהפטיטיס C מוקדם ככל האפשר.
הטיפול היום בהפטיטיס C מבוסס על טיפול כפול על ידי כדורים שניתנים כל יום (RIBAVIRIN) וזריקות של אינטרפרון הניתנות אחת לשבוע. משך הטיפול נקבע בהתאם לאופי הוירוס (נבדק בבדיקת דם) ונע בין 24-72 שבועות לפי החלטת הרופא המטפל.
לטיפול יצא שם רע בשל תופעות לוואי לא נעימות ובשל אחוזי הצלחה לא גבוהים.
אינטרפרון:
החומר אינטרפרון מיוצר באופן עצמוני על ידי הגוף כאשר תפקידו להפעיל את מערכת החיסון להתגוננות מהוירוס. חומר זה גורם לאותן תופעות לוואי שכולנו מכירים בזמן זיהום ויראלי: חולשה כאב ראש, חום, נזלת, כאבי שרירים ודיכאון. משפיע גם על ספירת הדם עם ירידה במספר התאים הלבנים האדומים והטסיות. זריקת האינטרפרון מכילה כמות גדולה יחסית של חומר ולכן תופעות אלו שכיחות ומשמעותיות. לרוב נמשכות במשך 24-48 השעות לאחר ההזרקה ולכן אנו ממליצים להזריק בערב לפני השינה ועדיף ערב לפני יום החופש השבועי.
אפשר להתמודד עם תופעות לוואי אלו על ידי נטילת תרופות מורידות חום וכאב כמו אקמול, אופטלגין וכדומה.
לאנשים עם היסטוריה של דיכאון מומלץ לקבל יעוץ בנושא זה לפני התחלת טיפול על מנת שלא התהייה החמרה במצב.
ירידת משקל אפשרית במהלך הטיפול בשל ההרגשה הכללית הלא נעימה וירידה בתאבון. לרוב הירידה במשקל היא מתונה ולאחר סיום הטיפול חוזרים למשקל המקורי (לצערם של חלק מהמטופלים).
נשירת שיער קלה אפשרית במהלך הטיפול – לא מדובר בנשירה משמעותית והתקרחות ובוודאי לא נשירת גבות וריסים כמו כמוטרפיה!!! גם מצב זה בדרך כלל משתפר לאחר סיום הטיפול .
כדורי RIBAVIRIN: ניתנים במינונים שונים בין 4-6 ליום בהתאם לאופי הוירוס ומשקל הגוף. תופעת הלוואי העיקרית של הכדורים היא אנמיה ולכן יש צורך להיות במעקב בדיקות דם על בסיס קבוע כפי שנקבע לך במהלך הטיפול. הטיפול בכדורים הינו רעיל לעובר ולכן אסור להיכנס או להכניס להריון משך כל הטיפול וכחצי שנה לאחר מכן.
האם יצליח הטיפול?
כיום אנחנו יודעים יותר על האופי של הוירוס ויכולים לפי בדיקות כמות הוירוס במהלך הטיפול לזהות מי יגיב טוב לטיפול ומי יזדקק לטיפול ממושך יותר. במקביל אפשר גם לקבל תמונה די מדוייקת מי לא יגיב בכלל ובטווח של 12-24 שבועות במידה ואין תגובה הולמת נפסיק טיפול במידה ואינו יעיל ובכך למנוע סבל מיותר.
בכל מקרה מחקרים רבים מראים שכאשר מתמידים בטיפול, לא שוכחים או "מעגלים" פינות בטיפול ניתן להגיע לטיפול מוצלח בכ 80% מהמקרים.
האם הוירוס חוזר?
הצלחת טיפול מוגדרת כהעלמות מוחלטת של הוירוס מהדם בסיום טיפול וגם 6 חודשים לפחות לאחר סיום הטיפול. אנשים אלו החלימו מהוירוס!!! אולם בחלק מהמטופלים בטווח החצי שנה הראשונה לאחר סיום הטיפול הוירוס עלול לחזור, סימנים לאפשרות של כישלון אפשר לקבל כבר במהלך הטיפול ואז יש לשקול הארכה של הטיפול לתקופה נוספת.
ואם הוירוס חוזר, יש מה לעשות?
במקרים מסוימים אפשר ורצוי לחזור על טיפול תוך הסתכלות על הטיפול שניתן ולשפר אותו מבחינת מינון ומשך טיפול. חלק מאלו שטופלו ולא הצליחו לא יוכלו לקבל שוב טיפול בשל חוסר תגובה מוחלט וימתינו לטיפולים חדשים הכוללים שילוב של הטיפול הנוכחי עם תרופות חדשות מסוג מעכבי פולימרז אשר שילובם בטיפול מראה שיפור בתגובה. לצערנו בשלב זה תרופות אלו עדיין לא יצאו לשימוש בשוק בארץ ובעולם אולם ניתן להשיג אותן על השתתפות במסגרת מחקר ביחידת הכבד.
הפטיטיס C היא מחלה שאפשר וצריך לטפל בה הטיפול הוא אפשרי ורבים עברו אותו בהצלחה על מנת להתרשם מסיפורים אישיים ולקבל עידוד אנו ממליצים להיכנס לאתר חץ, עמותה ישראלית לבריאות הציבור www.hetzliver.org.


